Strukturkrise
Der Operationstrakt erwirtschaftet den Großteil des Krankenhausumsatzes, verursacht die höchsten Betriebskosten — und ist die veralteste Infrastruktur im Haus.
Der Operationstrakt ist der mit Abstand größte Umsatzgenerator und Kostentreiber eines jeden Krankenhauses — und gleichzeitig der am wenigsten weiterentwickelte Teil seiner Infrastruktur. Wenn über 80% der deutschen Krankenhäuser Defizit schreiben, ist das kein marginales Problem. Es ist eine zentrale Ursache der Krise.
Drei Jahrzehnte Unterinvestition haben einen Stau erzeugt, den das System allein nicht auflösen kann.
Die Länderinvestitionen in Krankenhausinfrastruktur sind von rund 25% der Krankenhauskosten im Jahr 1972 auf unter 4% heute gesunken. Der kumulierte Investitionsstau beläuft sich laut DKG auf mindestens €30 Milliarden — andere Schätzungen gehen bis €50 Milliarden. Das Ergebnis: 26 Krankenhausstandort-Insolvenzen allein im Jahr 2025, eine reguläre jährliche Investitionslücke von €2,5–3,5 Milliarden, und ein „kalter Strukturwandel“, der sich beschleunigt, obwohl die KHVVG seit Januar 2025 in Kraft ist.
Der Transformationsfonds stellt €50 Milliarden für strukturelle Transformation bereit — doch er finanziert keine laufende Infrastrukturpflege. Die dauerhafte Lücke bleibt offen, solange das System nicht aus eigener Kraft wirtschaftlich tragfähig wird.
Quellen: Deutsche Krankenhausgesellschaft, Bestandsaufnahme zur Krankenhausplanung und Investitionsfinanzierung in den Bundesländern (jährlich aktualisiert). | DKG-Bestandsaufnahme 2025 (Daten 2023–2024). | Regierungskommission für eine moderne und bedarfsgerechte Krankenhausversorgung; DKG-Bestandsaufnahme. | Krankenhaus-Rating-Report (RWI/Institute for Health Care Business), aktueller Jahrgang. | DKG-Statistik / Krankenhaus-Insolvenz-Monitoring (jährlich)
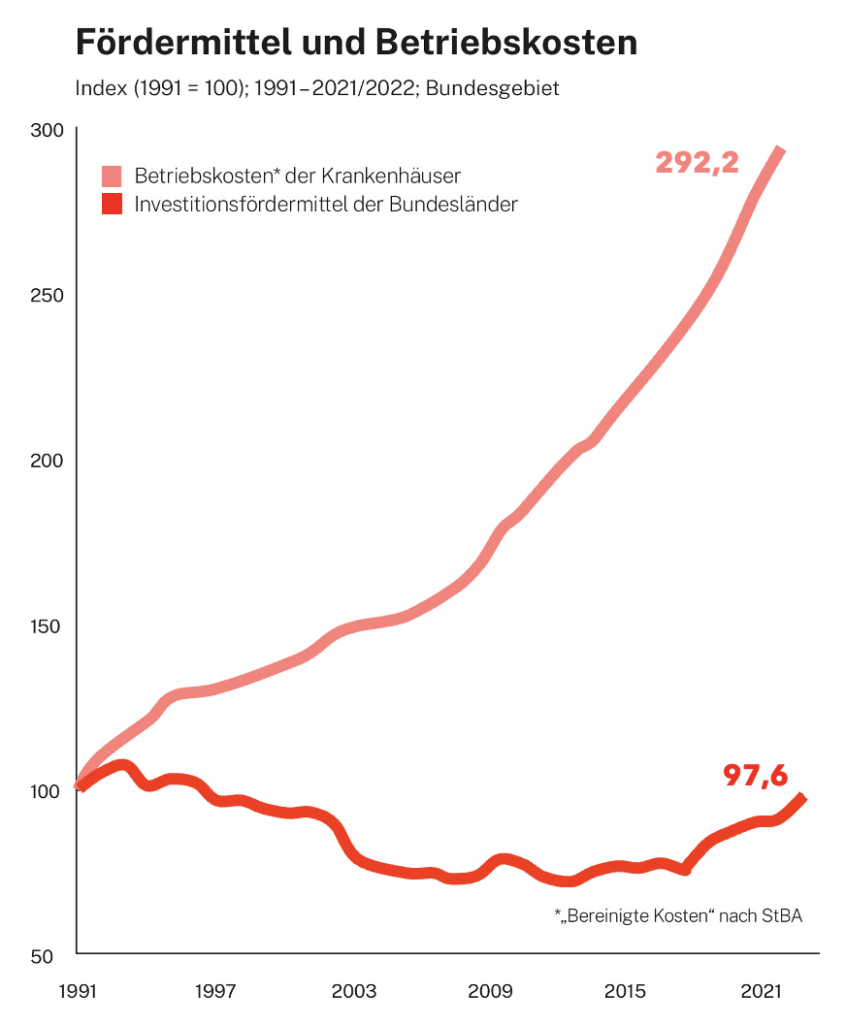
Quelle: Regierungskommission für eine moderne und bedarfsgerechte Krankenhausversorgung.
Warum der Operationstrakt der richtige Ansatzpunkt ist
Der Operationstrakt ist das wirtschaftliche Herzstück jedes Krankenhauses: sein größter Umsatzgenerator, sein größter Kostentreiber — und seine am wenigsten weiterentwickelte Infrastruktur. Die Grundarchitektur des Operationssaals hat sich seit dem Zweiten Weltkrieg nicht verändert. Neue Geräte wurden hinzugefügt, Protokolle erweitert, Komplexität aufgeschichtet — doch das physische System, in dem operiert wird, blieb im Kern dasselbe.
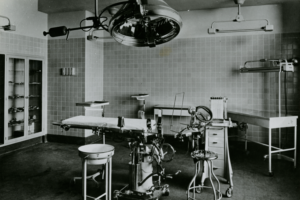
1945
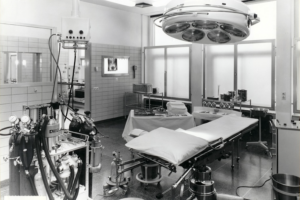
1967
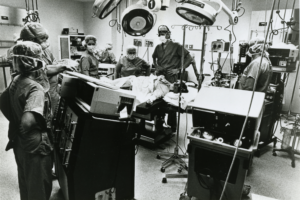
1987
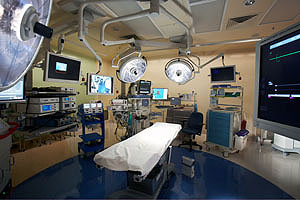
2008
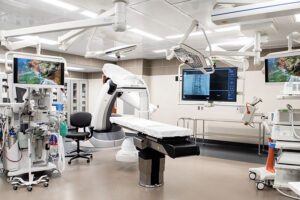
2023

2026?
Das hat konkrete Folgen. Jede Ineffizienz im OP-Ablauf multipliziert sich über Tausende von Eingriffen pro Jahr. Jede Wundinfektion verursacht zusätzliche Behandlungskosten in der Größenordnung von €10.000–30.000 je nach Schweregrad. Jede ungenutzte OP-Kapazität ist verlorener Deckungsbeitrag. Die Summe dieser Verluste ist nicht marginal — sie ist systemrelevant.
Quelle: Behnke et al. (2022), Clinical and economic burden of surgical site infections in inpatient care in Germany, PMC9797083.
3,5 Mio. Krankenhausinfektionen pro Jahr in Europa — mit über 90.000 Todesfällen und Milliardenkosten
Krankenhausassoziierte Infektionen (HAI), zu denen postoperative Wundinfektionen als eine der häufigsten Kategorien zählen, betreffen in der EU/EEA jährlich über 3,5 Millionen Patienten und führen zu mehr als 90.000 Todesfällen. Die direkten Behandlungskosten werden je nach Methodik auf €5–7 Mrd. jährlich geschätzt; bei Einbeziehung des Gesamtschadens (verlängerte Liegezeiten, Reoperationen, Folgeschäden) liegen die Schätzungen bei €13–24 Mrd.
Quellen: European Centre for Disease Prevention and Control (ECDC), Healthcare-associated infections, ecdc.europa.eu. | ECDC, Estimates of HAI burden in EU/EEA (>90.000 attributable deaths annually). | ECDC (2009): direkte Behandlungskosten bei rund €5,5 Mrd. jährlich; WHO/HELICS-Daten: Gesamtkosten bei €13–24 Mrd. jährlich.
Die Resistenzlage verschärft diese Situation: Antimikrobielle Resistenzen (AMR) betreffen heute weltweit rund 700.000 Menschen jährlich — bis 2050 könnten es ohne Gegenmaßnahmen bis zu 10 Millionen werden.
Quelle: O’Neill, J. (2016), Tackling Drug-Resistant Infections Globally: Final Report and Recommendations (The Review on Antimicrobial Resistance, kommissioniert vom Vereinigten Königreich).
3.500.000
Krankenhausinfektionen
90.000
Todesfälle
€5,5 Mrd.
direkte Behandlungskosten
Architekten und Bauunternehmen bauen. Gerätehersteller liefern Komponenten. Niemand denkt das System.
Getrennte Silos versus ein integriertes System.
Operationstrakte werden heute fast immer durch klassische Bauvergabe oder durch Integrierte Projektabwicklung (IPA) realisiert — beide mit demselben strukturellen Fehler: Design, Bau und klinische Integration liegen in verschiedenen Händen. Das Ergebnis bleibt dasselbe: ein suboptimales System, das niemand infrage stellt.
Auf der Geräteseite adressieren Anbieter einzelne Aspekte — Beleuchtung, Sterilisation, Lüftung. Keiner verfolgt einen ganzheitlichen, systemisch integrierten Ansatz. Sie sind Komponentenlieferanten, keine Infrastrukturarchitekten.
Das Ergebnis ist ein Operationstrakt, der aus Einzelteilen zusammengesetzt ist — nicht aus einem integrierten Entwurf. DATUS durchbricht diesen Ansatz.
Es gibt eine Lösung
Ein von Grund auf neu konzipierter Operationstrakt — entwickelt als integriertes System, nicht als Ansammlung von Komponenten.

